TS Huang et al.
Introduction
La dyskinésie scapulaire a été reconnue comme étant une réponse non spécifique à un état douloureux de l'épaule (1,2).
Des recherches antérieures ont montré que la prévalence de l'asymétrie scapulaire lors de la flexion et l’élévation du bras dans le plan scapulaire ne différait pas chez les participants asymptomatiques et symptomatiques (71-77% et 71-76%, respectivement) (3). D'autres études ont démontré que divers troubles de l'épaule, y compris les lésions de la coiffe des rotateurs, l'instabilité gléno-humérale et les lésions du labrum, sont associées à une dyskinésie scapulaire, avec des taux de prévalence allant de 33 à 100% (4-7). Une des raisons de ces résultats non spécifiques peut être les méthodes utilisées pour évaluer la dyskinésie scapulaire.
Récemment, la classification des schémas de dyskinésie basée sur l'observation visuelle et la palpation a démontré une fiabilité suffisante (11). Il est probable que les modèles de cinématique scapulaire soit spécifiques aux mécanismes de troubles de l'épaule.
Contrairement à une position rétractée de l'omoplate (espace sous-acromial, moyenne = 10,2 mm), une omoplate en protraction (espace sous-acromial, moyenne = 8,4 mm) engendre une diminution de l'espace sous-acromial (12). Une protraction excessive au cours de l'élévation du bras peut donc être responsable de la survenue d’un conflit sous-acromial (13).
L'examen de la cinématique scapulaire a révélé une diminution de la sonnette externe, de la bascule postérieure et une augmentation de l'élévation scapulaire chez les sujets ayant subi des blessures à l'épaule (14-16).
Il a été suggéré que des mouvements scapulaires insuffisants peuvent empêcher la grosse tubérosité de la tête humérale de passer sous l'acromion pendant les élévations humérales et conduire au conflit (17-19). De plus, une activité excessive du muscle trapèze supérieur (UT) combinée à une activité réduite du muscle trapèze inférieur (LT) et du muscle serratus antérieur (SA) a été observée chez des patients ayant un conflit d'épaule (18, 20, 21).
Il a également été suggéré que le manque de contrôle de la chaîne cinétique fonctionnelle de l'omoplate peut entraîner un déséquilibre de transmission de la force des extrémités inférieures et du tronc vers les membres supérieurs. Ce déséquilibre peut influencer la fonction de l'épaule, et avoir une répercussion importante sur la performance sportive (22-24).
Le manque de cinématique scapulaire appropriée et le déséquilibre musculaire peuvent influencer de façon significative le mouvement chez les athlètes aériens, comme lors du lancer au baseball ou de la volée au volleyball en raison de l'effet cumulatif des mouvements répétitifs et des contraintes sur le complexe de l'épaule (13,19).
Comprendre les caractéristiques du mouvement chez les patients effectuant des sports aériens peut aider le traitement et la prévention des troubles de l'épaule avec une dyskinésie scapulaire. Le but de cette étude était d'évaluer la cinématique scapulaire et les activités musculaires associées chez les athlètes aériens pour déterminer si les caractéristiques scapulaires étaient spécifiques aux modèles de dyskinésie.
Résultats
La distribution du modèle de dyskinésie scapulaire dans les phases de montée et de descente a été démontré comme suit :
(1) phase de levée (modèle I : 1, modèle II : 5, modèle I + II : 1, normal : 127).
(2) phase d'abaissement (modèle I : 24, modèle II : 46, modèle I + II : 64).
Comme la plupart des participants ne présentaient pas de dyskinésie scapulaire en phase d'élévation, l’évaluation a été réalisé uniquement sur la phase d'abaissement.
En conséquence, la classification des profils de dyskinésie a identifié 88 participants présentant une proéminence de l’angle inférieur de l'omoplate (dyskinésie de type I) et une dyskinésie mixte (type I+II) (67 hommes, âge : 23,5 ± 4,3, taille : 171,6 ± 8,2, poids : 65,0 ± 9,6) et 110 des participants avec le bord médial proéminant (dyskinésie de type II) et dyskinésie mixte (87 hommes, âge : 23,8 ± 3,7, taille : 171,9 ± 7,5, poids : 66,1 ± 10,3) en phase d'abaissement.
Pour la dyskinésie de type I, trois composantes principales (PCs) expliquaient un total de 41,4% de la variance de mouvement (KMO = 0,579). La première PC (17,5%) a été corrélé avec une activation du trapèze moyen (MT), du LT (r = 0,41 ~ 0,61), une sonnette externe et une bascule postérieure (r = -0,59 ~ -0,33).
La seconde PC (13,4%), avec une activation du MT et une sagitalisation de la scapula (r = 0,40 ~ 0,67) ; et le troisième PC (10,5%), avec une activation du LT (r = 0,44 ~ 0,57).
Pour la dyskinésie de type II, 3 PCs ont expliqué un total de 42,6% de la variance de mouvement (KMO = 0,632).
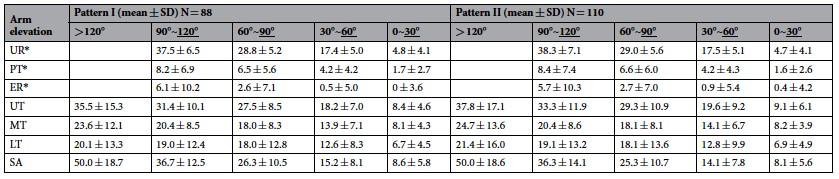
La première PC (17,0%) était corrélée avec l'activité du UT, MT, et SA (r = 0,30 ~ 0,70) ; la deuxième PC (14,3%), avec une bascule postérieure et une activation du LT (r = 0,55 ~ 0,72); et le troisième PC (11,3%), avec une activation du MT, une sonnette externe et une sagitalisation (r = -0,6 ~ 0,47) (Tableau 2).
En résumé, pour le profil I, la première PC a été décrite comme caractéristique principale de mouvement, la seconde PC a été décrite comme caractéristique de dyskinésie secondaire (proéminence du bord médial) et la troisième PC avait un rôle de stabilisation.
En résumé, pour le profil I, la première PC a été décrite comme caractéristique principale de mouvement, la seconde PC a été décrite comme caractéristique de dyskinésie secondaire (proéminence du bord médial) et la troisième PC avait un rôle de stabilisation.
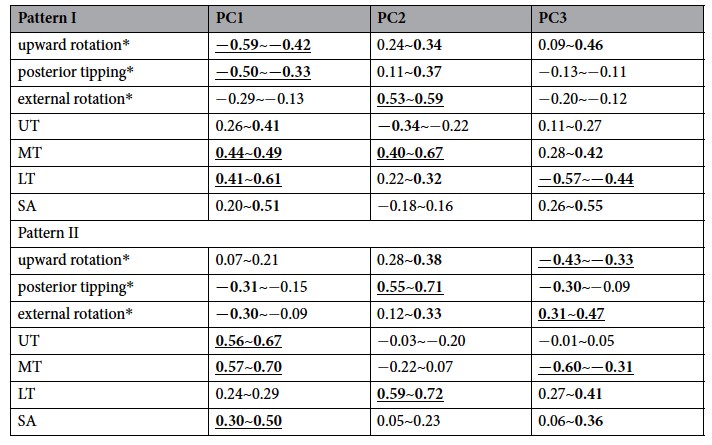
Pour le profil II, la première PC a été décrite comme caractéristique de stabilisation, la seconde PC comme caractéristique de dyskinésie secondaire (proéminence de l'angle inférieur) et la troisième PC comme caractéristique de mouvement accessoire.
Le graphique ci-dessous représente l’activité musculaire des 3 chefs du trapèze et du serratus antérieur lors d’une sonnette externe et d’une bascule postérieure dans les axes X et Y, respectivement.
Le graphique ci-dessous représente l’activité musculaire des 3 chefs du trapèze et du serratus antérieur lors d’une sonnette externe et d’une bascule postérieure dans les axes X et Y, respectivement.
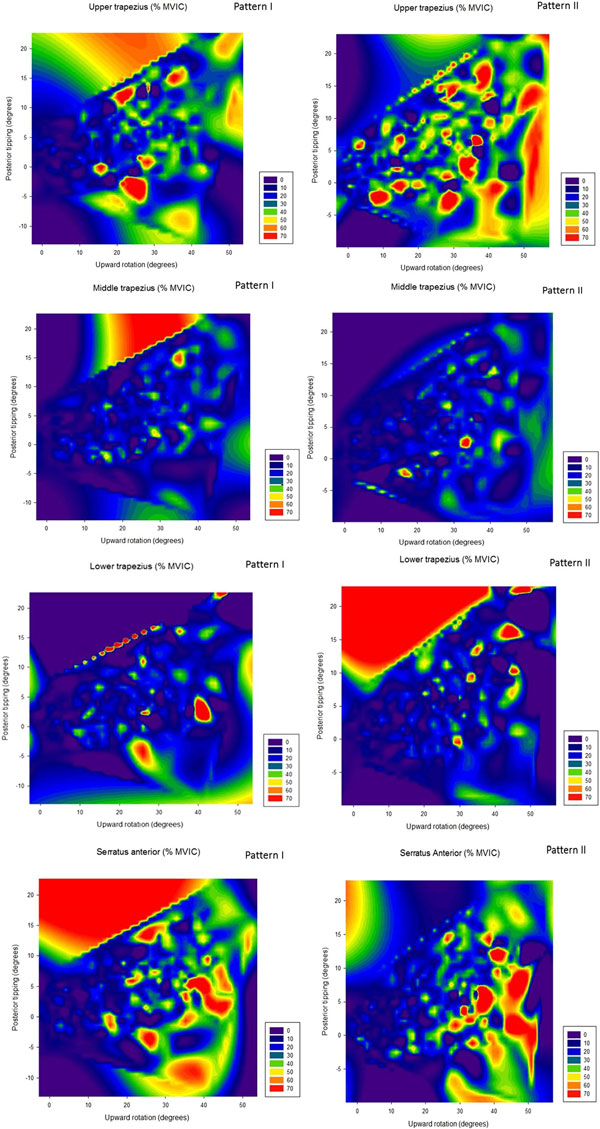
Fig 1 : Pattern I (proéminence de l’angle inférieur) ; Pattern II (proéminence du bord spinal) ; MVIC (contraction isométrique volontaire maximale).
Discussion
Il est suggéré qu’une cinématique scapulaire perturbée entraîne des troubles de l'épaule tels que la douleur, une amplitude de mouvement limitée et une incapacité fonctionnelle. Sur la base de ces hypothèses, il a été constaté une bascule postérieure insuffisante associée à une rotation externe et une sonnette externe de la scapula ; une diminution de l'activité du serratus antérieur et du trapèze inférieur ; une augmentation de l'activité du muscle trapèze supérieur chez les patients ayant des conflits d'épaule (16, 18, 20, 21, 25).
Comprendre la cinématique scapulaire et les activités musculaires associées aux modèles spécifiques de dyskinésie scapulaire serait important si les conséquences de ces altérations étaient corrélées aux résultats cliniques et aux mécanismes lésionnels, en particulier chez les athlètes aériens.
Les principaux résultats de cette étude ont montré des caractéristiques différentes dans les dyskinésies de type I et II.
Les principales caractéristiques de la dyskinésie de type I sont l'activité du MT, du LT, la sonnette externe et l'inclinaison postérieure par rapport à l'activité du UT, MT, SA dans la dyskinésie de type II.
L'analyse des composantes principales de la cinématique scapulaire et des activités musculaires dans différents modèles de dyskinésie n'a pas été rapporté précédemment. Théoriquement, la cinématique scapulaire et les activités musculaires associées au cours des mouvements des bras devraient partager une variance similaire.
Cependant, nos résultats ont indiqué que la première PC a été décrite comme caractéristique de déplacement (MT, LT activation, sonnette externe, inclinaison postérieure) dans le type I par rapport à la caractéristique de stabilité (activité du UT, MT, SA) dans le type II.
Le changement dans l'activation musculaire peut ne pas correspondre de façon évidente au mouvement scapulaire au cours de l'élévation du bras dans la dyskinésie de type II.
Les résultats ont indiqué que l'activation des muscles scapulaires joue un rôle principal en tant que stabilisateur et un rôle secondaire en tant que moteur de l'omoplate dans le type II. Cela peut expliquer pourquoi les activités musculaires spécifiques et la cinématique scapulaire théoriquement associées ne se sont pas révélées fortement liées dans les recherches antérieures (26).
Cliniquement, cela soulève la question de savoir si l'entraînement musculaire spécifique peut modifier la cinématique scapulaire (27-29). Des recherches supplémentaires sont nécessaires pour valider cette hypothèse. D'autres études ont rapporté qu'une activité excessive du UT combinée à une activité réduite du LT et du SA était observée pendant l'élévation du bras chez les patients ayant un conflit d'épaule (18, 20).
Conformément aux résultats précédents, les corrélations modérées (0,41-0,70) du UT, MT, LT, SA partageaient les composantes principales. Cette découverte implique que ces muscles sont activés ensemble comme un couple de force pendant le mouvement du bras.
Les activations de la musculature scapulaire sont uniques à chaque type de dyskinésie. Les activités du MT et LT doivent être considérées comme des caractéristiques de la dyskinésie de type I, alors que les activités du UT, MT, SA peuvent être considérées comme des caractéristiques du type II.
Il a été démontré que le UT avait pour action l’élévation de la scapula et l’extension du cou, tandis que le MT rapproche les omoplates.
En outre, le SA engendre une sonnette externe et une sagitalisation de la scapula (20, 30). Dans le cas d’une proéminence du bord spinal (modèle II), UT, MT et SA ont été impliqué comme composant principal. Ceci met en avant leur rôle essentiel en tant que stabilisateur la dyskinésie de type II.
Lors d’une proéminence de l’angle inférieur de la scapula (schéma I), la fonction musculaire du MT, LT et la variance partagée dans le premier PC avec sonnette externe et bascule postérieure peuvent être expliquées pour stabiliser la scapula pendant l'élévation du bras.
Cependant, l'activation de LT ne peut pas générer de bascule postérieure adéquate dans la dyskinésie de type I. D'autre part, l’activation du SA n'était pas associée à la génération d'une rotation externe scapulaire du bord médial de l'omoplate dans la dyskinésie de type II.
Cliniquement, l'évaluation de l’activation musculaire du MT et LT, devrait être envisagée pour corriger la proéminence de l'angle inférieur chez les sujets présentant une dyskinésie de type I.
D'autre part, l’activation du UT, MT et SA sont susceptibles de jouer un rôle majeur dans la stabilisation de l'omoplate. Au lieu d'un entraînement musculaire, la correction de la dyskinésie de la protubérance médiale peut tenir compte d'autres facteurs, comme la raideur des tissus mous ou la posture. La validation de cette hypothèse devrait être étudiée plus en détail.
Conclusion
L’analyse des composantes principales a démontré que les trois PCs représentaient 41% et 43% de la variance pour la dyskinésie de type I et II, respectivement. Pour la dyskinésie avec proéminence de l'angle inférieur, les principales caractéristiques sont la coactivation du trapèze moyen et inférieur correspondant à une bascule scapulaire postérieure et une sonnette externe.
Pour la dyskinésie avec saillie du bord spinal, les principales caractéristiques sont la coactivation du trapèze supérieur et moyen et du serratus antérieur sans rotation externe scapulaire correspondante.
Article de référence
Huang, T. S., Lin, J. J., Ou, H. L., & Chen, Y. T. (2017). Movement Pattern of Scapular Dyskinesis in Symptomatic Overhead Athletes. Scientific reports, 7(1), 6621.
Références
1. Kibler, W. B. et al. Clinical implications of scapular dyskinesis in shoulder injury: the 2013 consensus statement from the ‘Scapular
Summit’. Br J Sports Med. 47 (2013).
2. Kibler, W. B. & Sciascia, A. Current concepts: scapular dyskinesis. Br J Sports Med. 44, 300–305 (2010).
3. Uhl, T. L., Kibler, W. B., Gecewich, B. & Tripp, B. L. Evaluation of clinical assessment methods for scapular dyskinesis. Arthroscopy.
25, 1240–1248 (2009).
4. Kawasaki, T., Yamakawa, J., Kaketa, T., Kobayashi, H. & Kaneko, K. Does scapular dyskinesis affect top rugby players during a game
season? J Shoulder Elbow Surg. 21, 709–714 (2012).
5. Myers, J. B., Oyama, S. & Hibberd, E. E. Scapular dysfunction in high school baseball players sustaining throwing-related upper
extremity injury: a prospective study. J Shoulder Elbow Surg. 22, 1154–1159 (2013).
6. Paletta, G. A. Jr., Warner, J. J., Warren, R. F., Deutsch, A. & Altchek, D. W. Shoulder kinematics with two-plane x-ray evaluation in
patients with anterior instability or rotator cuff tearing. J Shoulder Elbow Surg. 6, 516–527 (1997).
7. Warner, J. J., Micheli, L. J., Arslanian, L. E., Kennedy, J. & Kennedy, R. Scapulothoracic motion in normal shoulders and shoulders
with glenohumeral instability and impingement syndrome. A study using Moire topographic analysis. Clin Orthop Relat Res.
191–199 (1992).
8. Kibler, W. B. et al. Qualitative clinical evaluation of scapular dysfunction: a reliability study. J Shoulder Elbow Surg. 11, 550–556
(2002).
9. McClure, P., Tate, A. R., Kareha, S., Irwin, D. & Zlupko, E. A clinical method for identifying scapular dyskinesis, part 1: reliability. J
Athl Train. 44, 160–164 (2009).
10. Tate, A. R., McClure, P., Kareha, S., Irwin, D. & Barbe, M. F. A clinical method for identifying scapular dyskinesis, part 2: validity. J
Athl Train. 44, 165–173 (2009).
11. Huang, T. S., Huang, H. Y., Wang, T. G., Tsai, Y. S. & Lin, J. J. Comprehensive classification test of scapular dyskinesis: A reliability
study. Man Ther. 20, 427–432 (2015).
12. Solem-Bertoft, E., Thuomas, K. A. & Westerberg, C. E. The influence of scapular retraction and protraction on the width of the
subacromial space. An MRI study. Clin Orthop Relat Res. 99–103 (1993).
13. Lukasiewicz, A. C., McClure, P., Michener, L., Pratt, N. & Sennett, B. Comparison of 3-dimensional scapular position and orientation
between subjects with and without shoulder impingement. J Orthop Sports Phys Ther. 29, 574–583, discussion 584–576 (1999).
14. Lawrence, R. L., Braman, J. P., Laprade, R. F. & Ludewig, P. M. Comparison of 3-dimensional shoulder complex kinematics in
individuals with and without shoulder pain, part 1: sternoclavicular, acromioclavicular, and scapulothoracic joints. J Orthop Sports
Phys Ther. 44, 636–645 (2014).
15. Ludewig, P. M. & Reynolds, J. F. The association of scapular kinematics and glenohumeral joint pathologies. J Orthop Sports Phys
Ther. 39, 90–104 (2009).
16. Timmons, M. K. et al. Scapular kinematics and subacromial-impingement syndrome: a meta-analysis. J Sport Rehabil. 21, 354–370
(2012).
17. Lin, J. J. et al. Functional activity characteristics of individuals with shoulder dysfunctions. J Electromyogr Kinesiol. 15, 576–586
(2005).
18. Ludewig, P. M. & Cook, T. M. Alterations in shoulder kinematics and associated muscle activity in people with symptoms of
shoulder impingement. Phys Ther. 80, 276–291 (2000).
19. McClure, P. W., Michener, L. A. & Karduna, A. R. Shoulder function and 3-dimensional scapular kinematics in people with and
without shoulder impingement syndrome. Phys Ther. 86, 1075–1090 (2006).
20. Cools, A. M., Geerooms, E., Van den Berghe, D. F., Cambier, D. C. & Witvrouw, E. E. Isokinetic scapular muscle performance in
young elite gymnasts. J Athl Train. 42, 458–463 (2007).
21. Michener, L. A., Sharma, S., Cools, A. M. & Timmons, M. K. Relative scapular muscle activity ratios are altered in subacromial pain
syndrome. J Shoulder Elbow Surg (2016).
22. Burkhart, S. S., Morgan, C. D. & Kibler, W. B. The disabled throwing shoulder: spectrum of pathology Part III: The SICK scapula,
scapular dyskinesis, the kinetic chain, and rehabilitation. Arthroscopy. 19, 641–661 (2003).
23. Chu, S. K., Jayabalan, P., Kibler, W. B. & Press, J. The Kinetic Chain Revisited: New Concepts on Throwing Mechanics and Injury. PM
R. 8, S69–77 (2016).
24. Sciascia, A., Thigpen, C., Namdari, S. & Baldwin, K. Kinetic chain abnormalities in the athletic shoulder. Sports Med Arthrosc. 20,
16–21 (2012).
25. Chester, R., Smith, T. O., Hooper, L. & Dixon, J. The impact of subacromial impingement syndrome on muscle activity patterns of
the shoulder complex: a systematic review of electromyographic studies. BMC Musculoskelet Disord. 11, 45 (2010).
26. Huang, T. S., Ou, H. L., Huang, C. Y. & Lin, J. J. Specific kinematics and associated muscle activation in individuals with scapular
dyskinesis. J Shoulder Elbow Surg. 24, 1227–1234 (2015).
27. Lin, Y. L. & Karduna, A. A four-week exercise program does not change rotator cuff muscle activation and scapular kinematics in
healthy subjects. J Orthop Res (2016).
28. McClure, P. W., Bialker, J., Neff, N., Williams, G. & Karduna, A. Shoulder function and 3-dimensional kinematics in people with
shoulder impingement syndrome before and after a 6-week exercise program. Phys Ther. 84, 832–848 (2004).
29. Roy, J. S., Moffet, H., Hebert, L. J. & Lirette, R. Effect of motor control and strengthening exercises on shoulder function in persons
with impingement syndrome: a single-subject study design. Man Ther. 14, 180–188 (2009).
30. Kendall, F. P., McCreary-McCreary, E., Provance, P. G., McIntyre-Rodgers, M. & Romani, W. A. Muscle Testing and Function, with
Posture and Pain. 5th edn, (Lippincott Williams & Wilkins, 2005).
31. Karduna, A. R., McClure, P. W., Michener, L. A. & Sennett, B. Dynamic measurements of three-dimensional scapular kinematics: a
validation study. J Biomech Eng. 123, 184–190 (2001).
32. Lempereur, M., Brochard, S., Burdin, V. & Remy-neris, O. Difference between palpation and optoelectronics recording of scapular
motion. Comput Methods Biomech Biomed Engin. 13, 49–57 (2010).
33. Cools, A. M., Witvrouw, E. E., Declercq, G. A., Danneels, L. A. & Cambier, D. C. Scapular muscle recruitment patterns: trapezius
muscle latency with and without impingement symptoms. Am J Sports Med. 31, 542–549 (2003).
34. Perotto, A. & Delagi, E. F. Anatomical guide for the electromyographer: the limbs and trunk. 3rd edn, (Charles C. Thomas, 1994).
35. Wu, G. et al. ISB recommendation on definitions of joint coordinate systems of various joints for the reporting of human joint
motion–Part II: shoulder, elbow, wrist and hand. J Biomech. 38, 981–992 (2005).
36. Cerny, B. A. & Kaiser, H. F. A Study Of A Measure Of Sampling Adequacy For Factor-Analytic Correlation Matrices. Multivariate
Behav Res. 12, 43–47 (1977).



 Modèle de mouvement de la dyskinésie scapulaire chez les athlètes aériens symptomatiques
Modèle de mouvement de la dyskinésie scapulaire chez les athlètes aériens symptomatiques


