
Dale E. Rae
Introduction
Dans le contexte du sport, le sommeil est reconnu comme essentiel au bien-être et à la performance d'un athlète. Une grande partie de sa valeur réside dans son rôle sur la récupération. En effet, il permet aux systèmes neurologiques et physiologiques de récupérer et de se réparer. Cependant, un sommeil réduit a de nombreuses conséquences : altération de la récupération musculaire par augmentation de la protéolyse, augmentation de la tension artérielle systolique au repos, perturbation du système immunitaire, altération de l'humeur et de la motivation.
Objectif
Le but de cette étude est de déterminer si la privation partielle de sommeil entrave la récupération.
Méthodes
Seize cyclistes masculins ont participé à cette étude. Pour être inclus, ils devaient être âgés de 20 à 50 ans, dormir plus de 6 heures par nuit, s'entraîner au moins trois fois par semaine durant les 6 derniers mois. Les auteurs ont évalué la récupération des cyclistes après une seule séance d'entraînement par intervalles à haute intensité (HIIT). Ils bénéficiaient ensuite, soit d’une nuit normale de sommeil, soit d’une privation partielle de sommeil. Les paramètres évalués étaient la motivation à s'entraîner ; les douleurs musculaires et la fatigue ; la somnolence ; fréquence cardiaque au repos et la pression artérielle ; la puissance maximale, la fréquence cardiaque et la consommation d'oxygène ; l'activité de la créatine kinase ; la numération leucocytaire et le taux de sécrétion d'IgA salivaires au cours des 24 h qui suivent la séance de HIIT. L'hypothèse était qu'une nuit de sommeil complète et normale après une séance HIIT serait nécessaire pour faciliter la récupération, évaluée par la capacité à effectuer un test proche de maximum dans un test de puissance maximale 24 h après le HIIT. Les auteurs ont émis l'hypothèse que même une nuit de privation partielle de sommeil suffirait à nuire à la récupération.
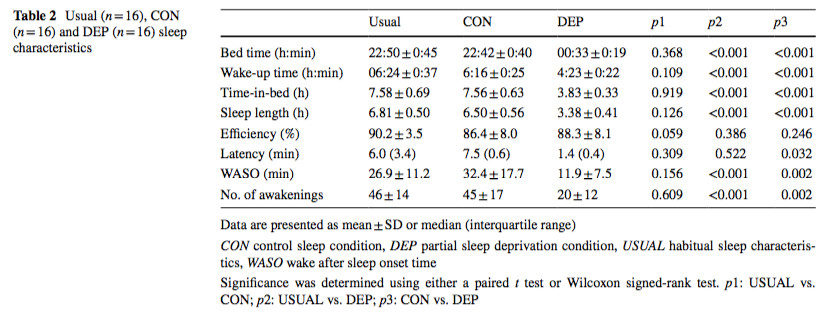
Séance 1 (17h30) : les participants ont rempli un questionnaire afin renseigner leurs antécédents médicaux et sportifs, d’évaluer le chronotype en utilisant « Horne-Ostberg morningness-eveningness personnality questionnaire » et de mesurer la qualité du sommeil à l'aide de l'indice de qualité du sommeil de Pittsburgh. Ils ont également pratiqué le test de puissance de pointe (PPO). Pour les sept jours suivants, les participants portaient un poignet actigraphe pour établir leurs habitudes de sommeil. Ces données sont présentées dans le tableau 2.
- Les participants ont dû jeûner 3 h avant la séance 2 (17:30) au cours de laquelle des mesures de base ont été reprises (le poids, la somnolence, la motivation à s'entraîner, les scores de fatigue musculaire et de fatigue générale, la fréquence cardiaque au repos et la pression artérielle, les échantillons de salive et de sang, et un test PPO. Cette séance a été suivie immédiatement par la session HIIT à 18h00. Les participants ont ensuite dormi au laboratoire dans des conditions de sommeil contrôle (CON) ou de privation de sommeil partiel (DEP).
- Les séances de suivi 3 (06:30-07:00) et 4 (18:30) ont eu lieu 12 et 24 h après la session 2, respectivement, au cours de laquelle toutes les mesures de référence ont été répétées, à l'exception du test PPO. Les cyclistes ont répété l'essai (séances 5-7) dans l'autre condition de sommeil. Les cyclistes ont effectué des tests PPO au cours des séances 1, 2, 4, 5 et 7.
Le test PPO des sessions 2 et 5 ont fourni des valeurs de référence pour la performance aérobie maximale et ceux des sessions 4 et 7 ont permis d'évaluer 24 h de récupération sur la performance maximale après le HIIT dans les conditions CON et DEP.
La séance HIIT de 54 minutes a eu lieu 5 min après le test PPO de base lors des sessions 2 et 5, et correspond à un entrainement à haute intensité. Les cyclistes ont réalisé 18 intervalles de 1 min à la PPO, avec 2 min de récupération active (50 W) entre chaque intervalle. Pendant la session, ils ont eu un accès ad libitum à l'eau et à une boisson à base de glucides à 7%. Le volume d’eau et de boisson glucidique consommées pendant le HIIT était similaire entre les conditions. Pour les privations partielles de sommeil (DEP), les participants de nuit n'avaient droit qu'à la moitié de leur temps de sommeil habituel.
Efficacité de la session HIIT : Les participants ont rapporté des quantités de sommeil similaires et avaient des poids similaires avant les séances HIIT. Vingt-quatre heures après la séance HIIT dans la condition CON, les cyclistes se sentaient moins motivés à s'entraîner, présentaient plus de douleurs musculaires et de fatigue et avaient une pression artérielle systolique au repos, de PPO absolue, et FCmax plus basses. Collectivement, ces données suggèrent que la séance HIIT a perturbé la physiologie des cyclistes, produisant un stimulus dont ils avaient besoin pour se rétablir.
Effets de la privation partielle de sommeil après la récupération : Douze heures après la séance HIIT, les participants étaient somnolents, se sentaient moins motivés à s'entraîner et montraient une réduction de la PAS dans le groupe DEP par rapport au groupe CON (Tableau 3). La figure 2 montre les réponses individuelles sur 12 h, où les données sont exprimées en pourcentage de changement pour les conditions CON (cercles vides) et DEP (cercles pleins) :
- Les séances de suivi 3 (06:30-07:00) et 4 (18:30) ont eu lieu 12 et 24 h après la session 2, respectivement, au cours de laquelle toutes les mesures de référence ont été répétées, à l'exception du test PPO. Les cyclistes ont répété l'essai (séances 5-7) dans l'autre condition de sommeil. Les cyclistes ont effectué des tests PPO au cours des séances 1, 2, 4, 5 et 7.
Le test PPO des sessions 2 et 5 ont fourni des valeurs de référence pour la performance aérobie maximale et ceux des sessions 4 et 7 ont permis d'évaluer 24 h de récupération sur la performance maximale après le HIIT dans les conditions CON et DEP.
La séance HIIT de 54 minutes a eu lieu 5 min après le test PPO de base lors des sessions 2 et 5, et correspond à un entrainement à haute intensité. Les cyclistes ont réalisé 18 intervalles de 1 min à la PPO, avec 2 min de récupération active (50 W) entre chaque intervalle. Pendant la session, ils ont eu un accès ad libitum à l'eau et à une boisson à base de glucides à 7%. Le volume d’eau et de boisson glucidique consommées pendant le HIIT était similaire entre les conditions. Pour les privations partielles de sommeil (DEP), les participants de nuit n'avaient droit qu'à la moitié de leur temps de sommeil habituel.
Résultats
Efficacité de la session HIIT : Les participants ont rapporté des quantités de sommeil similaires et avaient des poids similaires avant les séances HIIT. Vingt-quatre heures après la séance HIIT dans la condition CON, les cyclistes se sentaient moins motivés à s'entraîner, présentaient plus de douleurs musculaires et de fatigue et avaient une pression artérielle systolique au repos, de PPO absolue, et FCmax plus basses. Collectivement, ces données suggèrent que la séance HIIT a perturbé la physiologie des cyclistes, produisant un stimulus dont ils avaient besoin pour se rétablir.
Effets de la privation partielle de sommeil après la récupération : Douze heures après la séance HIIT, les participants étaient somnolents, se sentaient moins motivés à s'entraîner et montraient une réduction de la PAS dans le groupe DEP par rapport au groupe CON (Tableau 3). La figure 2 montre les réponses individuelles sur 12 h, où les données sont exprimées en pourcentage de changement pour les conditions CON (cercles vides) et DEP (cercles pleins) :
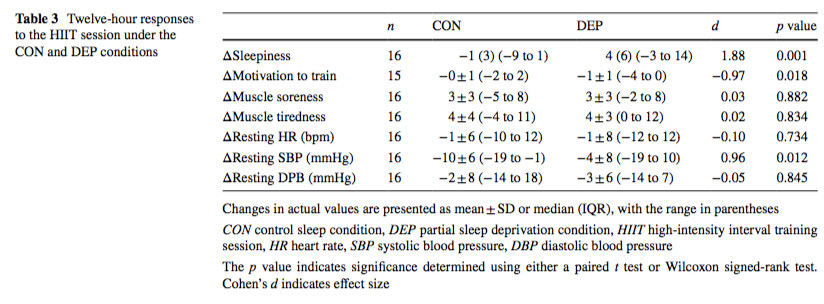
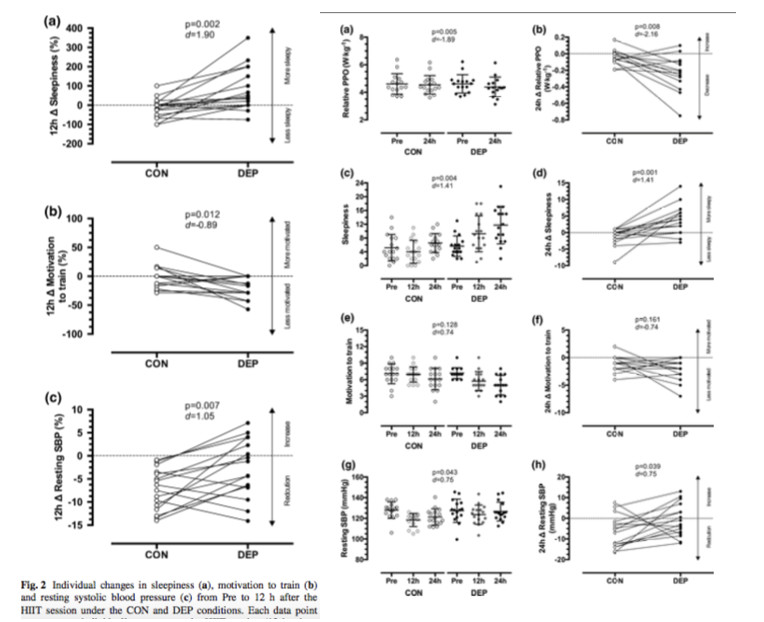
Figure 3
- Par rapport à avant la session HIIT, tous les participants, sauf deux, ont déclaré se sentir plus endormis 12 h après la séance HIIT dans la condition DEP par rapport à la condition CON (figure 2a).
- Dix participants se sentaient moins motivés à s'entraîner après le HIIT dans la condition DEP par rapport à la condition CON ; pour deux cyclistes, le changement de motivation à s'entraîner après le HIIT était le même entre les conditions ; et deux autres se sentaient plus motivés à s'entraîner 12 h après le HIIT dans la condition DEP par rapport à la condition CON (figure 2b).
- Douze participants ont présenté une réduction plus faible ou même une augmentation de la PAS 12 h après le HIIT dans la condition DEP, tandis que quatre ont montré des réductions plus importantes de la PAS dans la condition DEP (Figure 2c).
Les données à vingt-quatre heures de la session HIIT sont présentées dans le tableau 4 et les figures 3 et 4. Les différences entre les conditions de somnolence et de la PAS ont persisté 24 h après la séance HIIT. Les réponses individuelles pour la PPO relative, la somnolence, la motivation à s'entraîner et la SBP sont représentées sur la figure 3.
La PPO relative était inférieure 24 h après la session HIIT dans la condition DEP par rapport à la condition CON.
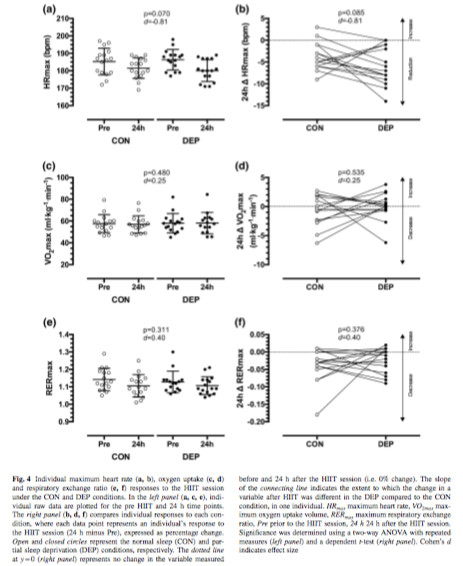
Les réponses individuelles pour la FCmax, la VO2max et le RERmax (quotient respiratoire) atteints au cours de la PPO sont représentées sur la figure 4. Comme pour la figure 3, la colonne de gauche montre les données absolues et le panneau de droite montre le changement de pourcentage à 24 h dans les variables. Pour tous les cyclistes à l'exception de trois, la FCMax était plus faible pendant la PPO, 24 heures après le HIIT comparé à avant dans la condition DEP par rapport à la condition CON (figure 4b). Ni la VO2max ni le RERmax n'ont changé entre DEP et CON (Fig. 4c, e, respectivement), et les réponses individuelles ont varié (Fig. 4d, f, respectivement).
Les cyclistes présentaient des changements similaires dans l'activité CK, le taux de sécrétion des IgA et le nombre de cellules leucocytaires à 12 et 24 h après la séance HIIT dans les deux conditions de sommeil. Les effets de temps indiquaient que les WBC (numération totale de globules blancs) et de neutrophiles étaient plus bas, et les basophiles plus élevés 24 h après la séance HIIT.
Discussion
La privation de sommeil a entrainé une diminution de la PPO à 24h après la HIIT, à la différence du groupe ayant eu une nuit de sommeil normale. Les cyclistes ont également signalé des niveaux plus élevés de somnolence et moins de motivation à s'entraîner, et la réduction induite par le HIIT sur la pression artérielle systolique au repos le jour suivant était atténuée dans la privation partielle de sommeil. Ces données suggèrent que la récupération à partir d'une session HIIT est compromise lorsqu'elle est suivie d'une seule nuit de privation partielle de sommeil, et qu'une nuit de sommeil. La puissance de pointe relative est diminuée de 5% après la séance de HIIT dans la condition DEP, comparativement à une réduction de seulement 1% dans la condition CON. La mesure en laboratoire de la puissance de pointe est couramment utilisée pour évaluer la performance dans le cyclisme. En termes de performance chez les cyclistes d'élite, où une altération de 1% de la performance est considérée comme importante, la réduction de 5% observée semble être significative.Les explications possibles des différences dans la susceptibilité à la privation de sommeil et de l'influence qu’elle a sur la performance maximale peuvent être liées au chronotype, aux temps de sommeil ou aux habitudes. Par exemple, les sujets se couchant plus tard (type « soir »), peuvent mieux faire face à la privation de sommeil par rapport aux types « matin » qui auront tendance à se coucher plus tôt. Ainsi, le rôle potentiellement modérateur du chronotype sur la privation de sommeil et la récupération qui s'en suit n'a pu être évalué. Des travaux futurs devront être réalisés dans ce domaine pour tester ce concept.
Un exercice tel que le HIIT, est censé modifier l'équilibre sympathico-vagal en faveur du système parasympathique. Ainsi, lorsque des individus physiquement fatigués ou n’ayant pas récupérés font de l'exercice à intensité maximale, ils atteignent généralement des fréquences cardiaques maximales plus basses indiquant une réduction de l’influx sympathique. Les réductions de la PAS au repos et de FC maximale observées dans la phase de récupération du HIIT après un sommeil normal dans la présente étude sont censées refléter ces changements. On peut donc supposer que la diminution de la PAS au repos observé dans cette étude en condition de privation de sommeil suggère que toute augmentation de l'activité parasympathique induite par l'exercice est shuntée par l'augmentation de l'activité sympathique induite par la privation de sommeil. Des recherches futures sur le rôle potentiel du système nerveux autonome sur la récupération dans l'état de manque de sommeil sont justifiées.
Les exercices intenses chez les athlètes et la privation de sommeil réduisent l'immunité innée et acquise. Bien que cette étude ait observé des changements dans les leucocytes sanguins 24 h après le HIIT, la mesure dans laquelle cela s'est produit n'était pas différente entre les groupes. Par conséquent, la perturbation du système immunitaire ne semble pas jouer un rôle dans le rétablissement après un seul épisode de HIIT dans des conditions de privation partielle de sommeil.
Bien que non mesurés dans cette étude, les conséquences à plus long terme des nuits répétées de privation partielle de sommeil lors du rétablissement doivent être prises en compte. Non seulement l'adaptation à l'entraînement peut être compromise, mais des séances d'entraînement répétées avec un sommeil insuffisant pendant la phase de récupération peuvent accroître le risque de surentraînement. Les données de cette étude suggèrent qu'un sommeil insuffisant après une seule séance d'entraînement à charge élevée augmente le temps nécessaire pour récupérer. Par conséquent, on pourrait spéculer que des cycles de sommeil courts et réguliers pendant des périodes d'entraînement à charge élevée peuvent entraîner un dépassement de capacités non fonctionnel.
Conclusion
Cette étude confirme le rôle du sommeil dans la récupération de l'entraînement et contribue à notre compréhension des effets physiologiques de la privation partielle de sommeil sur la récupération.
Ces données suggèrent que la récupération nécessaire pour produire des efforts maximaux est incomplète lorsqu'un athlète n'a pas une nuit complète de sommeil après une séance de HIIT. La conséquence de ceci peut être que si une séance d'entraînement est prévue pour le jour suivant, l'athlète peut ne pas être capable de travailler à haute intensité
Les recherches futures dans ce domaine pourraient étudier la sensibilité individuelle à la privation de sommeil lors du rétablissement, en accordant une attention particulière au rôle du chronotype. Étant donné qu'il existe des preuves suggérant qu'un certain nombre d'athlètes souffrent d'un sommeil de mauvaise qualité, les effets d’un sommeil fractionné sur la récupération nécessite d’être surveillés. Enfin, il reste à déterminer si un sommeil insuffisant chronique dans la phase de récupération de l'entraînement prédispose un athlète à une performance détériorée ou à un risque de surentrainement.
Article original
One night of partial sleep deprivation impairs recovery form a single exercise training session, Dale E. Rae et Al. Eur J Appl Physiol, 2017, Doi: 10.1007/s00421-017-3565-5.
Références
Akerstedt T, Nilsson PM (2003) Sleep as restitution: an introduction. J Int Med 254:6–12
Barclay NL, Myachykov A (2016) Sustained wakefulness and visual attention: moderation by chronotype. Exp Brain Res. doi:10.1007/s00221-016-4772-8
Beelen M, Burke LM, Gibala MJ, van Loon L JC (2010) Nutritional strategies to promote postexercise recovery. Int J Sport Nutr Exerc Metab 20:515–532
Bellenger CR, Fuller JT, Thomson RL, et al (2016) Monitoring ath- letic training status through autonomic heart rate regulation: a systematic review and meta-analysis. Sports Med 46:1461–1486. doi:10.1007/s40279-016-0484-2
Bergeron MF, Mountjoy M, Armstrong N et al (2015) Interna- tional Olympic Committee consensus statement on youth ath- letic development. Br J Sports Med 49:843–851. doi:10.1136/ bjsports-2015-094962
Borg G (1998) Borg’s perceived exertion and pain scales. Human Kinetics, Champaign
Buysse DJ, Reynolds CF, Monk TH et al (1989) The Pittsburgh Sleep Quality Index: a new instrument for psychiatric practice and research. Psychiatry Res 28:193–213
Capostagno B, Lambert MI, Lamberts RP (2014) Standardized ver- sus customized high-intensity training: e ects on cycling per- formance. Int J Sports Physiol Perform 9:292–301. doi:10.1123/ IJSPP.2012-0389
Convertino VA (1991) Blood volume: its adaptation to endurance training. Med Sci Sport Exerc 23:1338–1348.
Currell K, Jeukendrup AE (2008) Validity, reliability and sensitivity of measures of sporting performance. Sports Med 38:297–316
Dattilo M, Antunes HKM, Medeiros A et al (2011) Medical hypotheses. Med Hypotheses 77:220–222. doi:10.1016/j. mehy.2011.04.017
Dhabhar FS (2002) Stress-induced augmentation of immune func- tion–the role of stress hormones, leukocyte tra cking, and cytokines. Brain Behav Immun 16:785–798
Faraut B, Boudjeltia KZ, Vanhamme L, Kerkhofs M (2012) Immune, in ammatory and cardiovascular consequences of sleep restriction and recovery. Sleep Med Rev 16:137–149.
doi:10.1016/j.smrv.2011.05.001 Fullagar HHK, Skorski S, Du eld R et al (2016) Impaired sleep and
recovery after night matches in elite football players. J Sport Sci
34:1333–1339. doi:10.1080/02640414.2015.1135249 Gupta L, Morgan K, Gilchrist S (2016) Does elite sport degrade sleep quality? A systematic review. Sports Med. doi:10.1007/
s40279-016-0650-6
Hawley JA, Noakes TD (1992) Peak power output predicts maximal oxygen uptake and performance time in trained cyclists. Eur J Appl Physiol Occup Physiol 65:79–83.
Heinonen I, Kalliokoski KK, Hannukainen JC et al (2014) Organ-spe- ci c physiological responses to acute physical exercise and long- term training in humans. Physiology 29:421–436. doi:10.1152/ physiol.00067.2013
Henst RHP, Jaspers RT, Roden LC, Rae DE (2015) A chronotype comparison of South African and Dutch marathon runners: The role of scheduled race start times and e ects on performance. Chronobiol Int 32:858–868. doi:10.3109/07420528.2015.10488 70
Horne JA, Östberg O (1976) A self-assessment questionnaire to deter- mine morningness-eveningness in human circadian rhythms. Int J Chronobiol 4:97–110
Johns MW (1991) A new method for measuring daytime sleepiness: the Epworth sleepiness scale. Sleep 14:540–545
Kölling S, Steinacker JM, Endler S et al (2016) The longer the bet- ter: sleep–wake patterns during preparation of the World Rowing Junior Championships. Chronobiol Int 33:73–84. doi:10.3109/07 420528.2015.1118384
Kunorozva L, Stephenson KJ, Rae DE, Roden LC (2012) Chronotype and PERIOD3 variable number tandem repeat polymorphism in individual sports athletes. Chronobiol Int 29:1004–1010. doi:10. 3109/07420528.2012.719966
Lamberts R (2009) Measurement error associated with performance testing in well-trained cyclists: application to the precision of monitoring changes in training status. Int Sport Med J 10:33–44.
Lamberts RP, Swart J, Noakes TD, Lambert MI (2011) A novel submaximal cycle test to monitor fatigue and predict cycling performance. Br J Sports Med 45:797–804. doi:10.1136/ bjsm.2009.061325
Le Meur Y, Hausswirth C, Natta F et al (2013) A multidisci- plinary approach to overreaching detection in endurance trained athletes. J Appl Physiol 114:411–420. doi:10.1152/ japplphysiol.01254.2012
Lehmann MJ, Lormes W, Opitz-Gress A et al (1997) Training and overtraining: an overview and experimental results in endurance sports. J Sports Med Phys Fitness 37:7–17
Lusardi P, Mugellini A, Preti P et al (1996) E ects of a restricted sleep regimen on ambulatory blood pressure monitoring in nor- motensive subjects. Am J Hypertens 9:503–505
MacRae BA, Cotter JD, Laing RM (2011) Compression gar- ments and exercise: garment considerations, physi- ology and performance. Sports Med 41:815–843. doi:10.2165/11591420-000000000-00000
McKune AJ, Smith LL, Semple SJ et al (2006) Changes in mucosal and humoral atopic-related markers and immunoglobulins in elite cyclists participating in the Vuelta a España. Int J Sports Med 27:560–566. doi:10.1055/s-2005-865858
McMurray RG, Brown CF (1984) The e ect of sleep loss on high intensity exercise and recovery. Aviat Space Environ Med 55:1031–1035
Meeusen R, Duclos M, Foster C, et al (2013) Prevention, diagnosis, and treatment of the overtraining syndrome: joint consensus statement of the European College of Sport Science and the American College of Sports Medicine. Med Sci Sport Exerc 45:186–205. doi:10.1249/MSS.0b013e318279a10a
Noordhof DA, de Koning JJ, van Erp T et al (2010) The between and within day variation in gross e ciency. Eur J Appl Physiol 109:1209–1218. doi:10.1007/s00421-010-1497-4
Oliver SJ, Costa RJS, Laing SJ et al (2009) One night of sleep dep- rivation decreases treadmill endurance performance. Eur J Appl Physiol 107:155–161. doi:10.1007/s00421-009-1103-9
Poppendieck W, Faude O, Wegmann M, Meyer T (2013) Cooling and performance recovery of trained athletes: a meta-analyti- cal review. Int J Sports Physiol Perform 8:227–242
Reilly T, Ekblom B (2007) The use of recovery methods post-exer- cise. J Sport Sci 23:619–627. doi:10.1080/02640410400021302 Reilly T, Piercy M (1994) The e ect of partial sleep deprivation on weight-lifting performance. Ergonomics 37:107–115.
doi:10.1080/00140139408963628 Rogers NL, Dinges DF (2005) Ca eine: implications for alert-
ness in athletes. Clin Sports Med 24:e1–e13. doi:10.1016/j.
csm.2004.12.012
Ruiz FS, Andersen ML, Martins RCS et al (2012) Immune altera- tions after selective rapid eye movement or total sleep depri- vation in healthy male volunteers. Innate Immun 18:44–54. doi:10.1177/1753425910385962
Sargent C, Halson S, Roach GD (2013) Sleep or swim? Early-morn- ing training severely restricts the amount of sleep obtained by elite swimmers. Eur J Sport Sci 14:S310–S315. doi:10.1080/1 7461391.2012.696711
Schaal K, Le Meur Y, Louis J, et al (2015) Whole-body cry- ostimulation limits overreaching in elite synchronized swim- mers. Med Sci Sport Exerc 47:1416–1425. doi:10.1249/ MSS.0000000000000546
Scott JPR, McNaughton LR, Polman RCJ (2006) E ects of sleep deprivation and exercise on cognitive, motor perfor- mance and mood. Physiol Behav 87:396–408. doi:10.1016/j. physbeh.2005.11.009
Skein M, Du eld R, Minett GM et al (2013) The e ect of over- night sleep deprivation after competitive rugby league matches on postmatch physiological and perceptual recovery. Int J Sports Physiol Perform 8:556–564
Souissi N, Sesboüé B, Gauthier A et al (2003) E ects of one night’s sleep deprivation on anaerobic performance the fol- lowing day. Eur J Appl Physiol 89:359–366. doi:10.1007/ s00421-003-0793-7
Spriet LL (2014) Exercise and sport performance with low doses of ca eine. Sports Med 44:175–184. doi:10.1007/ s40279-014-0257-8
Swinbourne R, Gill N, Vaile J, Smart D (2015) Prevalence of poor sleep quality, sleepiness and obstructive sleep apnoea risk factors in athletes. Eur J Sport Sci 1–9. doi:10.1080/17461391.2015.11 20781
Taillard J, Philip P, Coste O et al (2003) The circadian and homeo- static modulation of sleep pressure during wakefulness dif- fers between morning and evening chronotypes. J Sleep Res 12:275–282
Taillard J, Philip P, Claustrat B et al (2011) Time course of neurobe- havioral alertness during extended wakefulness in morning- and evening-type healthy sleepers. Chronobiol Int 28:520–527. doi:1 0.3109/07420528.2011.590623
Temesi J, Arnal PJ, Davranche K et al (2013) Does central fatigue explain reduced cycling after complete sleep depri- vation? Med Sci Sport Exerc 45:2243–2253. doi:10.1249/ MSS.0b013e31829ce379
Tochikubo O, Ikeda A, Miyajima E, Ishii M (1996) E ects of insu - cient sleep on blood pressure monitored by a new multibiomedi- cal recorder. Hypertension 27:1318–1324
Van Cauter E, Spiegel K, Tasali E, Leproult R (2008) Metabolic con- sequences of sleep and sleep loss. Sleep Med 9(Suppl 1):S23– S28. doi:10.1016/S1389-9457(08)70013-3
Venter RE (2014) Perceptions of team athletes on the importance of recovery modalities. Eur J Sport Sci 14(Suppl 1):S69–S76. doi:1 0.1080/17461391.2011.643924
Walsh NP, Oliver SJ (2016) Exercise, immune function and respira- tory infection: An update on the in uence of training and envi- ronmental stress. Immunol Cell Biol 94:132–139. doi:10.1038/ icb.2015.99
Zhong X (2005) Increased sympathetic and decreased parasympa- thetic cardiovascular modulation in normal humans with acute sleep deprivation. J Appl Physiol 98:2024–2032. doi:10.1152/ japplphysiol.00620.2004



 Impacts d’une nuit de privation partielle de sommeil sur la récupération
Impacts d’une nuit de privation partielle de sommeil sur la récupération




