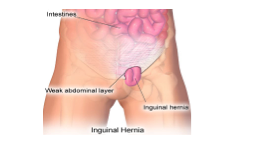
La hernie inguinale est une pathologie bénigne et très fréquente. En effet, plus de 20 millions de patients sont opérés par an dans le monde et environ 150 000 par an en France, principalement dans un mode ambulatoire. Une hernie inguinale est une saillie du péritoine à travers les couches musculaires de la paroi abdominale réalisant un « sac herniaire ». Ce sac s’extériorise à partir d’un orifice appelé « canal herniaire ». Cette dernière peut être directe ou indirecte. Une hernie inguinale directe (ou acquise) se caractérise par une protusion « traumatique » à travers l’orifice inguinal profond (faiblesse du fascia transversalis) alors qu’une hernie inguinale indirecte (congénitale) se définit par une saillie à travers l’orifice inguinal interne (et peut descendre à travers le canal inguinal). Les hernies directes se développent généralement à l’âge adulte et sont plus sujet à la récidive que les hernies indirectes [1]. Si la hernie est suffisamment grave pour limiter l’approvisionnement en sang à l’intestin, elle est définit comme « étranglée », et une chirurgie correctrice immédiate est nécessaire (urgence). La plupart des hernies inguinales sont cependant moins dangereuses et la chirurgie est plutôt réalisée pour corriger le défaut anatomique congénital ou la lésion conjonctive traumatique. Les symptômes de la hernie comprennent principalement des douleurs abdominales à et une « boule » dans la région de l’aine, facilement palpable lors de la toux provoquée. Certaines hernies sont néanmoins asymptomatiques [2].
Le taux de hernie inguinale est d’environ 25% chez les hommes et de 2% chez les femmes [3]. Ce risque augmente avec l’âge et l’incidence annuelle est d’environ 50% à partir de 75 ans [4]. Approximativement, deux tiers des hernies inguinales sont indirectes et un tiers sont directes [3]. De même, 10% des cas chez l’adulte sont bilatéraux [5] et les taux de récidive sont de 1-5 % [6]. Chez les enfants, l’incidence varie de 0.8 à 4.4 % [7] avec une prévalence 10 fois plus importante chez les garçons. Cette prévalence est aussi augmentée de 13% pour les enfants prématurés (nés avant 8 mois de grossesse) et de 30% pour ceux pesant moins de 1 kg à la naissance [7]. Comme chez l’adulte, 10% des cas sont bilatéraux [8].
De nombreuses classifications ont été proposées (Casten, Halverson et Mc Vay, Ponka, Gilbert, Rutkow et Robbins, Zollinger…) [9]. Malgré son ancienneté (1993), une des classifications communément utilisée aujourd’hui est celle de Nyhus [10]. Cette dernière se base sur plusieurs facteurs cliniques comme le mécanisme direct/indirect, le degré de l’élargissement de l’orifice inguinal interne et le degré de faiblesse du mur postérieur avec 6 stades de gravité croissante. Stoppa [11] avait souligné en 1998 que des facteurs aggravants comme l’obésité ou une distension abdominale devraient enrichir la classification de Nyhus d’un stade de gravité supplémentaire.
La réparation chirurgicale des hernies inguinales est la procédure chirurgicale générale la plus fréquemment pratiquée aux États-Unis [12]. En 2003, environ 770 000 opérations furent réalisées, majoritairement en ambulatoire [12]. Des études ont montré que, malgré parfois de petites améliorations cliniques, un tel volume d’interventions avait un impact général positif sur la santé général de la population [13]. Les buts premiers de la chirurgie sont de prévenir la récidive de favoriser le retour rapide du patient aux activités de la vie quotidienne et donc au travail. Les différentes techniques chirurgicales existantes présentent chacune leurs avantages et inconvénients et dépendent fortement de la qualité du chirurgien ce qui peut rendre parfois le résultat clinique incertain. Peser le pour et le contre de ces techniques est une des décisions importantes à prendre pour la réussite clinique de la prise en charge.
Très fréquemment, certains patients ont une hernie inguinale strictement indolore et/ou ne créant aucune gêne dans les activités quotidiennes. Pour ces patients, la chirurgie peut ne pas être nécessaire [14]. En effet, la chirurgie n'est plus recommandée pour le traitement de hernies minimalement symptomatiques, à cause du risque significatif (>10 %) de douleurs chroniques et du faible risque d'étranglement (<0,2 % par an).
Les interventions chirurgicales pour une hernie inguinale se répartissent généralement en trois catégories: soit l’intervention à ciel ouvert avec suture ou avec maillage, ou soit la laparoscopie avec maillage. Dans chacune de ces catégories, plusieurs procédures spécifiques sont utilisées. Jusqu'aux années 1980, la suture à ciel ouvert (Shouldice. Toronto 1945) était l’opération standard. Cependant, la tension résultante le long de la ligne de suture a créé des sensations d’inconfort chez le patient et des taux relativement élevés de récidive dans les mains d’un chirurgien non expérimenté (< 200 opérations /an). De même, sa difficulté technique avec une reconstruction en 4 plans du fascia transversalis en fait une technique de plus en plus délaissée. Les techniques avec treillis chirurgical « sans tension » ont ainsi gagnées en popularité, et de nombreuses procédures spécifiques ont été alors développées tels que la technique Lichtenstein caractérisé par le renforcement de la paroi abdominale par une prothèse souple (filet de polyester). On estime qu'en 2003, 93% des opérations de hernies inguinales chez l’adulte ont impliqué l'utilisation d'un maillage, et parmi ceux-ci, environ les trois quarts de ces réparations en question privilégiaient la technique Lichtenstein [12]. Chez l’enfant, cependant, le maillage n’est pas recommandé pour une hernie inguinale en raison de préoccupations concernant le risque d’infertilité, de réactions inflammatoires et de dommages au canal déférent et/ou testicules.
La laparoscopie est aujourd’hui une autre méthode alternative. Il en existe de deux types: une « trans-abdominal pré-péritonéal (TAPP) » et une « totalement extra-péritonéal (TEP) ». Quand elle est faite par un chirurgien expérimenté, la laparoscopie cause moins de complications que la Lichtenstein, et en particulier, moitié moins de douleur chronique. Au contraire, si le chirurgien est expérimenté en chirurgie générale laparoscopique, mais pas dans la chirurgie laparoscopique de la hernie, la laparoscopie est déconseillée, car elle cause plus de récidive que le Lichtenstein, tout en présentant un risque de complications graves, comme la blessure d'organe. En effet, l'approche TAPP passant par l'abdomen. Cela dit, de plus en plus de chirurgiens passent aux méthodes laparoscopiques, qui sont plus rémunératrices, et qui causent des incisions plus petites, créant moins d'hémorragie, moins d'infection, une récupération plus rapide, et surtout moins de douleur chronique [15].[]
Un autre point important à prendre en considération dans le traitement chirurgical de la hernie inguinale est la douleur post-opératoire. Elle est de court terme dans la technique Shouldice (douleur due à la tension sur les muscles) et dure en général quelques semaines. Cette douleur de court terme doit être relativisée, car le vrai problème de la chirurgie de la hernie est le risque de douleurs à long-terme, qui est moins élevé avec le Shouldice qu'avec celle de Lichtenstein, mais qui est similaire à la laparoscopie, lorsque cette dernière est réalisée par un chirurgien expérimenté dans les hernies inguinales.[]
En conclusion, nous pouvons constater que la hernie inguinale symptomatique (douloureuse ou gênante) est traitée presque exclusivement de façon chirurgicale. De nombreuses techniques chirurgicales existent avec opérations à ciel ouvert (suture ou maillage) et à ciel fermé (laparoscopie). Le choix de celles-ci dépendant de la nature précise de la hernie (directe ou indirecte) et particulièrement des habitudes du chirurgien. Ainsi, quand le chirurgien n'est pas expérimenté avec le Shouldice, comme c'est aujourd'hui le cas pour la plupart des chirurgiens, une réparation par filet peut être conseillée. Par exemple, dans les pays en voie de développement, où les filets commerciaux coûtent cher, mais où les chirurgiens peuvent aussi être moins qualifiés, une prothèse faite en filet de moustiquaire et posée par voie ouverte peut être meilleure que le Shouldice, les deux méthodes ayant un coût similaire, et une pose de filet étant plus facile. La technique de Desarda, facile à faire, est aussi une autre option, mais elle est moins connue. Enfin, un autre avantage des méthodes avec suture par rapport aux méthodes par pose de filet permanent est qu'elles n'introduisent pas de corps étranger significatif mais juste une suture en polypropylene non-absorbable.
Enfin et surtout, gardez à l’esprit que, comme bien souvent, le choix d’un chirurgien et de l’hôpital (anesthésie, préparation psychologique, conseils de rééducation post-opératoire) peuvent être bien plus importants que le choix d’une technique ou d’une prothèse spécifique [16] !
Texte écrit par Arnaud Douville de franssu
[1] Simons MP, Aufenacker T, Bay-Nielson M, et al. European Hernia Society guidelines on the treatment of inguinal hernia in adult patients. Hernia 2009; 13:343-403.
[2] Fitzgibbons RJ Jr, Giobbie-Hurder A, Gibbs JO, et al. Watchful waiting vs repair of inguinal hernia in minimally symptomatic men: a randomized clinical trial. JAMA 2006 Jan 18; 295(3):285-92. PMID: 16418463
[3] Nicks BA, Askew K. Hernias. In: eMedicine [database online]. Omaha (NE): eMedicine.com; 2010 Jan 25 [accessed 2010 Jul 14]. Available: http://emedicine.medscape.com/article/775630-overview.
[4] Inguinal hernia: epidemiology. [database online]. San Mateo (CA): Epocrates, Inc.; 2010 [accessed 2010 Jul 14]. [1 p].
[5] Schneider E. Inguinal hernia: excerpt from the 5-minute pediatric consult. [internet]. Health Grades Inc.; 2008 [accessed 2011 Jan 26]. [6 p].
[6] Sherwinter DA, Lavotshkin S. Hernia inguinal repair, open: treatment & medication. [internet]. eMedicine; [updated 2009 Jul 24]; [accessed 2011 Jan 26]. [23 p].
[7] Brandt ML. Pediatric hernias. Surg Clin North Am 2008 Feb;88(1):27-43, vii-viii. PMID: 18267160
[8] Hebra A. Pediatric hernias. [internet]. eMedicine; [updated 2010 Feb 25]; [accessed 2011 Jan 26]. [23 p].
[9] Zollinger RM Jr. Classification systems for groin hernias. Surg Clin North Am 2003 Oct;83(5):1053-63. PMID: 14533903
[10] Nyhus LM. Individualization of hernia repair: a new era. Surgery 1993 Jul;114(1):1-2. PMID: 8356511
[11] Stoppa R. Hernias of the abdominal wall. In: Chevrel JP, editors. Hernias and surgery of the abdominal wall. Berlin: Springer; 1998. p. 171-277.
[12] Rutkow IM. Demographic and socioeconomic aspects of hernia repair in the United States in 2003. Surg Clin North Am 2003 Oct;83(5):1045-51, v-vi. PMID: 14533902
[13] Zhao G, Gao P, Ma B, et al. Open mesh techniques for inguinal hernia repair: a meta-analysis of randomized controlled trials. Ann Surg 2009 Jul;250(1):35-42. PMID: 19561484
[14] Fitzgibbons RJ, Giobbie-Hurder A, Gibbs JO et al. Watchful waiting vs repair of inguinal hernia in minimally symptomatic men: a randomised clinical trial [archive], JAMA, 2006;295:285-92
[15] Wake BL, McCormack K, Fraser C, et al. Transabdominal pre-peritoneal (TAPP) vs totally extraperitoneal (TEP) laparoscopic techniques for inguinal hernia repair. In: Cochrane Database of Systematic Reviews [internet]. Issue 1. Hoboken (NJ): John Wiley & Sons, Ltd.; 2005 [accessed 2010 Jul 2]. [Art. No.: CD004703].
[16] A B Flood, W R Scott, W Ewy, and W H Forrest, Jr Effectiveness in professional organizations: the impact of surgeons and surgical staff organizations on the quality of care in hospitals. [archive] Health Serv Res. 1982 Winter; 17(4): 341–366
Le taux de hernie inguinale est d’environ 25% chez les hommes et de 2% chez les femmes [3]. Ce risque augmente avec l’âge et l’incidence annuelle est d’environ 50% à partir de 75 ans [4]. Approximativement, deux tiers des hernies inguinales sont indirectes et un tiers sont directes [3]. De même, 10% des cas chez l’adulte sont bilatéraux [5] et les taux de récidive sont de 1-5 % [6]. Chez les enfants, l’incidence varie de 0.8 à 4.4 % [7] avec une prévalence 10 fois plus importante chez les garçons. Cette prévalence est aussi augmentée de 13% pour les enfants prématurés (nés avant 8 mois de grossesse) et de 30% pour ceux pesant moins de 1 kg à la naissance [7]. Comme chez l’adulte, 10% des cas sont bilatéraux [8].
De nombreuses classifications ont été proposées (Casten, Halverson et Mc Vay, Ponka, Gilbert, Rutkow et Robbins, Zollinger…) [9]. Malgré son ancienneté (1993), une des classifications communément utilisée aujourd’hui est celle de Nyhus [10]. Cette dernière se base sur plusieurs facteurs cliniques comme le mécanisme direct/indirect, le degré de l’élargissement de l’orifice inguinal interne et le degré de faiblesse du mur postérieur avec 6 stades de gravité croissante. Stoppa [11] avait souligné en 1998 que des facteurs aggravants comme l’obésité ou une distension abdominale devraient enrichir la classification de Nyhus d’un stade de gravité supplémentaire.
La réparation chirurgicale des hernies inguinales est la procédure chirurgicale générale la plus fréquemment pratiquée aux États-Unis [12]. En 2003, environ 770 000 opérations furent réalisées, majoritairement en ambulatoire [12]. Des études ont montré que, malgré parfois de petites améliorations cliniques, un tel volume d’interventions avait un impact général positif sur la santé général de la population [13]. Les buts premiers de la chirurgie sont de prévenir la récidive de favoriser le retour rapide du patient aux activités de la vie quotidienne et donc au travail. Les différentes techniques chirurgicales existantes présentent chacune leurs avantages et inconvénients et dépendent fortement de la qualité du chirurgien ce qui peut rendre parfois le résultat clinique incertain. Peser le pour et le contre de ces techniques est une des décisions importantes à prendre pour la réussite clinique de la prise en charge.
Très fréquemment, certains patients ont une hernie inguinale strictement indolore et/ou ne créant aucune gêne dans les activités quotidiennes. Pour ces patients, la chirurgie peut ne pas être nécessaire [14]. En effet, la chirurgie n'est plus recommandée pour le traitement de hernies minimalement symptomatiques, à cause du risque significatif (>10 %) de douleurs chroniques et du faible risque d'étranglement (<0,2 % par an).
Les interventions chirurgicales pour une hernie inguinale se répartissent généralement en trois catégories: soit l’intervention à ciel ouvert avec suture ou avec maillage, ou soit la laparoscopie avec maillage. Dans chacune de ces catégories, plusieurs procédures spécifiques sont utilisées. Jusqu'aux années 1980, la suture à ciel ouvert (Shouldice. Toronto 1945) était l’opération standard. Cependant, la tension résultante le long de la ligne de suture a créé des sensations d’inconfort chez le patient et des taux relativement élevés de récidive dans les mains d’un chirurgien non expérimenté (< 200 opérations /an). De même, sa difficulté technique avec une reconstruction en 4 plans du fascia transversalis en fait une technique de plus en plus délaissée. Les techniques avec treillis chirurgical « sans tension » ont ainsi gagnées en popularité, et de nombreuses procédures spécifiques ont été alors développées tels que la technique Lichtenstein caractérisé par le renforcement de la paroi abdominale par une prothèse souple (filet de polyester). On estime qu'en 2003, 93% des opérations de hernies inguinales chez l’adulte ont impliqué l'utilisation d'un maillage, et parmi ceux-ci, environ les trois quarts de ces réparations en question privilégiaient la technique Lichtenstein [12]. Chez l’enfant, cependant, le maillage n’est pas recommandé pour une hernie inguinale en raison de préoccupations concernant le risque d’infertilité, de réactions inflammatoires et de dommages au canal déférent et/ou testicules.
La laparoscopie est aujourd’hui une autre méthode alternative. Il en existe de deux types: une « trans-abdominal pré-péritonéal (TAPP) » et une « totalement extra-péritonéal (TEP) ». Quand elle est faite par un chirurgien expérimenté, la laparoscopie cause moins de complications que la Lichtenstein, et en particulier, moitié moins de douleur chronique. Au contraire, si le chirurgien est expérimenté en chirurgie générale laparoscopique, mais pas dans la chirurgie laparoscopique de la hernie, la laparoscopie est déconseillée, car elle cause plus de récidive que le Lichtenstein, tout en présentant un risque de complications graves, comme la blessure d'organe. En effet, l'approche TAPP passant par l'abdomen. Cela dit, de plus en plus de chirurgiens passent aux méthodes laparoscopiques, qui sont plus rémunératrices, et qui causent des incisions plus petites, créant moins d'hémorragie, moins d'infection, une récupération plus rapide, et surtout moins de douleur chronique [15].[]
Un autre point important à prendre en considération dans le traitement chirurgical de la hernie inguinale est la douleur post-opératoire. Elle est de court terme dans la technique Shouldice (douleur due à la tension sur les muscles) et dure en général quelques semaines. Cette douleur de court terme doit être relativisée, car le vrai problème de la chirurgie de la hernie est le risque de douleurs à long-terme, qui est moins élevé avec le Shouldice qu'avec celle de Lichtenstein, mais qui est similaire à la laparoscopie, lorsque cette dernière est réalisée par un chirurgien expérimenté dans les hernies inguinales.[]
En conclusion, nous pouvons constater que la hernie inguinale symptomatique (douloureuse ou gênante) est traitée presque exclusivement de façon chirurgicale. De nombreuses techniques chirurgicales existent avec opérations à ciel ouvert (suture ou maillage) et à ciel fermé (laparoscopie). Le choix de celles-ci dépendant de la nature précise de la hernie (directe ou indirecte) et particulièrement des habitudes du chirurgien. Ainsi, quand le chirurgien n'est pas expérimenté avec le Shouldice, comme c'est aujourd'hui le cas pour la plupart des chirurgiens, une réparation par filet peut être conseillée. Par exemple, dans les pays en voie de développement, où les filets commerciaux coûtent cher, mais où les chirurgiens peuvent aussi être moins qualifiés, une prothèse faite en filet de moustiquaire et posée par voie ouverte peut être meilleure que le Shouldice, les deux méthodes ayant un coût similaire, et une pose de filet étant plus facile. La technique de Desarda, facile à faire, est aussi une autre option, mais elle est moins connue. Enfin, un autre avantage des méthodes avec suture par rapport aux méthodes par pose de filet permanent est qu'elles n'introduisent pas de corps étranger significatif mais juste une suture en polypropylene non-absorbable.
Enfin et surtout, gardez à l’esprit que, comme bien souvent, le choix d’un chirurgien et de l’hôpital (anesthésie, préparation psychologique, conseils de rééducation post-opératoire) peuvent être bien plus importants que le choix d’une technique ou d’une prothèse spécifique [16] !
Texte écrit par Arnaud Douville de franssu
[1] Simons MP, Aufenacker T, Bay-Nielson M, et al. European Hernia Society guidelines on the treatment of inguinal hernia in adult patients. Hernia 2009; 13:343-403.
[2] Fitzgibbons RJ Jr, Giobbie-Hurder A, Gibbs JO, et al. Watchful waiting vs repair of inguinal hernia in minimally symptomatic men: a randomized clinical trial. JAMA 2006 Jan 18; 295(3):285-92. PMID: 16418463
[3] Nicks BA, Askew K. Hernias. In: eMedicine [database online]. Omaha (NE): eMedicine.com; 2010 Jan 25 [accessed 2010 Jul 14]. Available: http://emedicine.medscape.com/article/775630-overview.
[4] Inguinal hernia: epidemiology. [database online]. San Mateo (CA): Epocrates, Inc.; 2010 [accessed 2010 Jul 14]. [1 p].
[5] Schneider E. Inguinal hernia: excerpt from the 5-minute pediatric consult. [internet]. Health Grades Inc.; 2008 [accessed 2011 Jan 26]. [6 p].
[6] Sherwinter DA, Lavotshkin S. Hernia inguinal repair, open: treatment & medication. [internet]. eMedicine; [updated 2009 Jul 24]; [accessed 2011 Jan 26]. [23 p].
[7] Brandt ML. Pediatric hernias. Surg Clin North Am 2008 Feb;88(1):27-43, vii-viii. PMID: 18267160
[8] Hebra A. Pediatric hernias. [internet]. eMedicine; [updated 2010 Feb 25]; [accessed 2011 Jan 26]. [23 p].
[9] Zollinger RM Jr. Classification systems for groin hernias. Surg Clin North Am 2003 Oct;83(5):1053-63. PMID: 14533903
[10] Nyhus LM. Individualization of hernia repair: a new era. Surgery 1993 Jul;114(1):1-2. PMID: 8356511
[11] Stoppa R. Hernias of the abdominal wall. In: Chevrel JP, editors. Hernias and surgery of the abdominal wall. Berlin: Springer; 1998. p. 171-277.
[12] Rutkow IM. Demographic and socioeconomic aspects of hernia repair in the United States in 2003. Surg Clin North Am 2003 Oct;83(5):1045-51, v-vi. PMID: 14533902
[13] Zhao G, Gao P, Ma B, et al. Open mesh techniques for inguinal hernia repair: a meta-analysis of randomized controlled trials. Ann Surg 2009 Jul;250(1):35-42. PMID: 19561484
[14] Fitzgibbons RJ, Giobbie-Hurder A, Gibbs JO et al. Watchful waiting vs repair of inguinal hernia in minimally symptomatic men: a randomised clinical trial [archive], JAMA, 2006;295:285-92
[15] Wake BL, McCormack K, Fraser C, et al. Transabdominal pre-peritoneal (TAPP) vs totally extraperitoneal (TEP) laparoscopic techniques for inguinal hernia repair. In: Cochrane Database of Systematic Reviews [internet]. Issue 1. Hoboken (NJ): John Wiley & Sons, Ltd.; 2005 [accessed 2010 Jul 2]. [Art. No.: CD004703].
[16] A B Flood, W R Scott, W Ewy, and W H Forrest, Jr Effectiveness in professional organizations: the impact of surgeons and surgical staff organizations on the quality of care in hospitals. [archive] Health Serv Res. 1982 Winter; 17(4): 341–366



 Hernie inguinale et prise en charge chirurgicale
Hernie inguinale et prise en charge chirurgicale