Les coureurs ITBS ont démontré une augmentation de l'adduction du genou par rapport aux coureurs témoins à 30 minutes.
L'activation musculaire du TFL chez les coureurs blessés a été augmentée par rapport aux coureurs témoins à 3 minutes.
Mots clef: Iliotibial band syndrom, running, EMG, kinematics.
Introduction :
Le syndrome de la bandelette ilio-tibiale (ITBS) est une pathologie fréquente, avec de nombreuses étiologies proposées [1-3].
Orchard et coll ont rapporté que la partie postérieure de l’ITB pouvait entrée en conflit avec l'épicondyle fémoral latéral pendant la phase de décélération, correspondant au moment compris entre l’attaque au sol et la flexion maximale de genou [1,4].
Malgré les multiples étiologies plausibles, la symptomatologie convenue est la douleur à la partie latérale du genou ayant une implication néfaste sur l’activité sportive [7].
Les résultats cinématiques de Noehren et al [10,11] rapportent que les coureuses présentant une augmentation de l'adduction de hanche et les coureurs masculins avec une adduction accrue au genou étaient particulièrement exposé.
En effet, cette altération cinématique engendre un conflit entre l’ITB et l’épicondyle latéral.
L'analyse EMG de surface de la musculature de hanche et de la cinématique de l'articulation de la hanche a été étudiée chez des patients présentant un syndrome douloureux fémoro-patellaire (SPPF) [12-14].
Souza et Powers [14] ont constaté que les athlètes de sexe féminin avec PFPS présentaient une rotation interne accrue de hanche, une faiblesse des extenseurs et une augmentation de l'activation musculaire du grand fessier (GMAX).
Willson et al [12] ont constaté que les coureuses avec PFPS ne présentaient aucune différence dans l'activation musculaire moyenne et maximale du moyen fessier (GMED). Cependant, le groupe PFPS a présenté une activation tardive et une durée de contraction plus courte du GMED.
Le but de cette étude était d’évaluer l’EMG de la musculature de hanche et la cinématique du membre inférieur dans le plan frontal chez les coureurs avec et sans ITBS. Deuxièmement, les valeurs EMG et la cinématique ont été observées a pendant une période de course de 30 minutes. L’hypothèse était que l’activation musculaire serait plus importante dans le tenseur du fascia lata (TFL) et réduite dans le GMED et le GMAX chez les coureurs avec ITBS. La modification du profil EMG chez les coureurs blessés devait s’intensifier de 3 à 30 minutes.
Méthode :
Trente sujets ont été recrutés, 15 coureurs atteint d’un ITBS et 15 sujets sains. Dans chaque groupe, 8 étaient des hommes et 7 des femmes (table 1). Les critères d'inclusion pour le groupe blessé étaient des douleurs depuis 2 mois liées au syndrome et un test de Noble positif. Les participants ont été exclus s'ils ont déclaré d'autres diagnostics aux membres inférieurs et des lombaires au cours de la dernière année. Les témoins étaient exclus s'ils signalaient des antécédents de ITBS.
L'activation musculaire du TFL chez les coureurs blessés a été augmentée par rapport aux coureurs témoins à 3 minutes.
Mots clef: Iliotibial band syndrom, running, EMG, kinematics.
Introduction :
Le syndrome de la bandelette ilio-tibiale (ITBS) est une pathologie fréquente, avec de nombreuses étiologies proposées [1-3].
Orchard et coll ont rapporté que la partie postérieure de l’ITB pouvait entrée en conflit avec l'épicondyle fémoral latéral pendant la phase de décélération, correspondant au moment compris entre l’attaque au sol et la flexion maximale de genou [1,4].
Malgré les multiples étiologies plausibles, la symptomatologie convenue est la douleur à la partie latérale du genou ayant une implication néfaste sur l’activité sportive [7].
Les résultats cinématiques de Noehren et al [10,11] rapportent que les coureuses présentant une augmentation de l'adduction de hanche et les coureurs masculins avec une adduction accrue au genou étaient particulièrement exposé.
En effet, cette altération cinématique engendre un conflit entre l’ITB et l’épicondyle latéral.
L'analyse EMG de surface de la musculature de hanche et de la cinématique de l'articulation de la hanche a été étudiée chez des patients présentant un syndrome douloureux fémoro-patellaire (SPPF) [12-14].
Souza et Powers [14] ont constaté que les athlètes de sexe féminin avec PFPS présentaient une rotation interne accrue de hanche, une faiblesse des extenseurs et une augmentation de l'activation musculaire du grand fessier (GMAX).
Willson et al [12] ont constaté que les coureuses avec PFPS ne présentaient aucune différence dans l'activation musculaire moyenne et maximale du moyen fessier (GMED). Cependant, le groupe PFPS a présenté une activation tardive et une durée de contraction plus courte du GMED.
Le but de cette étude était d’évaluer l’EMG de la musculature de hanche et la cinématique du membre inférieur dans le plan frontal chez les coureurs avec et sans ITBS. Deuxièmement, les valeurs EMG et la cinématique ont été observées a pendant une période de course de 30 minutes. L’hypothèse était que l’activation musculaire serait plus importante dans le tenseur du fascia lata (TFL) et réduite dans le GMED et le GMAX chez les coureurs avec ITBS. La modification du profil EMG chez les coureurs blessés devait s’intensifier de 3 à 30 minutes.
Méthode :
Trente sujets ont été recrutés, 15 coureurs atteint d’un ITBS et 15 sujets sains. Dans chaque groupe, 8 étaient des hommes et 7 des femmes (table 1). Les critères d'inclusion pour le groupe blessé étaient des douleurs depuis 2 mois liées au syndrome et un test de Noble positif. Les participants ont été exclus s'ils ont déclaré d'autres diagnostics aux membres inférieurs et des lombaires au cours de la dernière année. Les témoins étaient exclus s'ils signalaient des antécédents de ITBS.
La capture de mouvement en 3D a été réalisée avec 10 caméras à haute vitesse synchronisées avec l'électromyographie de surface pendant une période de 30 minutes (fig 1). Le premier point d’évaluation était à 3 minutes, avec une vitesse constante de 2,74 mètres par seconde. Le deuxième était à 30 minutes, en utilisant un rythme auto-sélectionné par le participant pour permettre une course difficile jusqu'à la fin à 30 minutes.
Principales mesures des résultats :
La capture du mouvement a été rapportée sous forme de valeurs cinématiques maximales depuis l'attaque au sol jusqu'à la flexion maximale du genou ciblée sur l'adduction de la hanche et l'adduction du genou. Une EMG de surface a été rapportée en pourcentage de la contraction volontaire maximale pour les muscles ; GMAX, GMED et TFL.
Résultats :
Discussion :
L’objectif principal était d’évaluer l’EMG de la hanche et la cinématique du membre inférieur dans le plan frontal chez les coureurs ITBS afin de mieux comprendre les facteurs neuromusculaires susceptibles d’affecter l’altération de la cinématique. La principale constatation était une augmentation de l’adduction du genou chez les coureurs blessés à 30 minutes de course. De plus, chez ces coureurs, le TFL présentait une activation significativement supérieure à 3 minutes par rapport aux autres muscles testés, mais à 30 minutes, il n'y avait aucune de différence.
Cette plus grande activation au cours des 3 premières minutes ne semble pas expliquer complètement l’augmentation du schéma d’adduction observée à 30 minutes chez ces coureurs. Des méthodes supplémentaires d'EMG peuvent être utiles pour évaluer l'adduction du genou et l'ITBS.
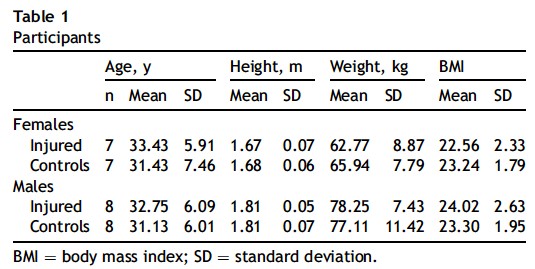
L’augmentation de la différence dans l’adduction du genou du groupe ITBS de 3 à 30 minutes de course était due à une réduction de 2,63° de l’adduction chez les coureurs témoins, alors que les coureurs ITBS ne présentaient qu’une faible réduction de 0,62° à 30 minutes (fig 2).
La capture du mouvement a été rapportée sous forme de valeurs cinématiques maximales depuis l'attaque au sol jusqu'à la flexion maximale du genou ciblée sur l'adduction de la hanche et l'adduction du genou. Une EMG de surface a été rapportée en pourcentage de la contraction volontaire maximale pour les muscles ; GMAX, GMED et TFL.
Résultats :
- Les coureurs ITBS ont démontré une augmentation de l'adduction du genou par rapport aux coureurs témoins à 30 minutes (P = .002, contrôle = -1,48°, blessé = 3,74°).
- L'activation musculaire du TFL chez les coureurs blessés a été augmentée par rapport aux coureurs témoins à 3 minutes (P = .017, contrôle = 7% de la contraction isométrique volontaire maximale, blessure = 11% de la contraction isométrique volontaire maximale).
Discussion :
L’objectif principal était d’évaluer l’EMG de la hanche et la cinématique du membre inférieur dans le plan frontal chez les coureurs ITBS afin de mieux comprendre les facteurs neuromusculaires susceptibles d’affecter l’altération de la cinématique. La principale constatation était une augmentation de l’adduction du genou chez les coureurs blessés à 30 minutes de course. De plus, chez ces coureurs, le TFL présentait une activation significativement supérieure à 3 minutes par rapport aux autres muscles testés, mais à 30 minutes, il n'y avait aucune de différence.
Cette plus grande activation au cours des 3 premières minutes ne semble pas expliquer complètement l’augmentation du schéma d’adduction observée à 30 minutes chez ces coureurs. Des méthodes supplémentaires d'EMG peuvent être utiles pour évaluer l'adduction du genou et l'ITBS.
L’augmentation de la différence dans l’adduction du genou du groupe ITBS de 3 à 30 minutes de course était due à une réduction de 2,63° de l’adduction chez les coureurs témoins, alors que les coureurs ITBS ne présentaient qu’une faible réduction de 0,62° à 30 minutes (fig 2).
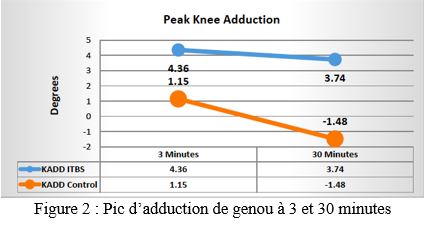
L'activation du TFL à 3 minutes était de 11% chez les sujets ITBS contre 7% dans le groupe témoin. En tant que mécanisme de compensation permettant de contrôler l’adduction excessive du genou, la différence d’activation serait plus cohérente si la différence d’activation était plus grande dans le groupe ITBS que dans le témoin.
Le GMED et GMAX ont également été plus actifs dans le groupe ITBS mais pas de manière significative. La différence de GMAX à 30 minutes était de 10%, P = .09, donc de plus grandes différences d'activation ont été observées à 30 minutes.
Une autre constatation particulière a été que l’activation du GMAX des coureurs ITBS a augmenté de 3 à 30 minutes, passant de 25% à 26% de MVIC, tandis qu’une diminution fut observée chez les coureurs sains passant de 20% à 16% de MVIC.
Le GMED et GMAX ont également été plus actifs dans le groupe ITBS mais pas de manière significative. La différence de GMAX à 30 minutes était de 10%, P = .09, donc de plus grandes différences d'activation ont été observées à 30 minutes.
Une autre constatation particulière a été que l’activation du GMAX des coureurs ITBS a augmenté de 3 à 30 minutes, passant de 25% à 26% de MVIC, tandis qu’une diminution fut observée chez les coureurs sains passant de 20% à 16% de MVIC.
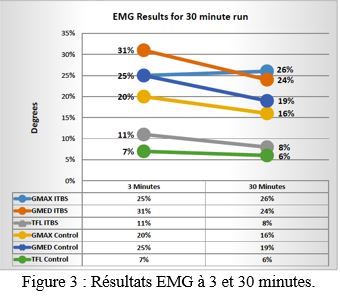
Sur la base des données de cette étude, aucune différence statistique n'existait entre les GMAX ou GMED entre les deux groupes à 3 et 30 minutes (tableau 4). Ainsi, aucun mécanisme de compensation clair ne peut être visualisé chez les coureurs blessés via une moyenne d'EMG de 3 à 30 minutes. Un modèle de compensation différent peut exister dans chaque muscle de la hanche, comprenant le TFL, le GMED et le GMAX.
Dans une autre étude menée par Noehren et al [11], une augmentation de l’adduction de genou chez les coureurs ITBS supérieure de 3,6° par rapports aux sujets sains a été rapportée (MDC 1,3°).
Cependant, les coureuses évaluées dans une étude prospective menée également par Noehren et al [10] n'ont pas montré d'augmentation du pic d'adduction du genou.
La présente étude était mixte, et rapporta une adduction de genou supérieur de 5,22° de l’adduction au genou à 30 minutes chez les sujets ITBS (MDC 2,05°).
Il est possible que la durée de course utilisée dans cette étude permette de mettre en évidence un mécanisme compensatoire exacerbé lors d’une course prolongée.
De plus, en comparant deux études, Noehren et coll ont analysé 80% de la phase de d’appuis, alors que cette étude n’évaluait que la phase de décélération.
De même, Noehren et al [10] ont rapporté une augmentation de l’adduction de hanche chez les coureuses avec ITBS. Ces constatations n’ont pas été confirmées par la présente étude, bien que les données recueillies proviennent à la fois de coureurs masculins et féminins avec ITBS.
L'apparition et la durée de l'EMG peuvent constituer un facteur plus important que la moyenne EMG pour évaluer les facteurs contributifs de l'ITBS. Par exemple, Willson et al [12] ont rapporté que les EMG maximaux et moyens du GMED n'étaient pas différents chez les femmes avec et sans PFPS, mais que les coureurs non blessés activaient 24 millisecondes plus tôt et 42 millisecondes plus longtemps [12]. Bien que l'ITBS ait une étiologie différente de celle du PFPS, le possible composant d'activation musculaire peut être exprimé de la même manière que les facteurs de synchronisation. Par conséquent, pour comprendre pleinement la mesure et la signification de l'activation accrue du TFL chez les coureurs ITBS à 3 minutes, un ensemble plus large de mesures peut être utile, notamment la pré-activation, le début et la durée de la contraction.
Conclusion :
Les coureurs souffrant d’ITBS ont présenté une augmentation de l’adduction du genou à 30 minutes de course. Les auteurs spéculent que le coureur ITBS peut démontrer une compensation d'activation musculaire par une activation accrue du TFL à 3 minutes de course. Cependant, étant donné la faible différence d'activation par rapport au groupe témoin à 3 minutes et l'absence de différence à 30 minutes, des recherches supplémentaires sont nécessaires avant de tirer des conclusions sur l'importance du TFL chez les coureurs avec et sans ITBS.
Ces résultats soulignent la nécessité d'une meilleure compréhension de l'activation musculaire et des différences cinématiques, ainsi que de l'influence d'une course prolongée sur ces facteurs.
Article de reference:
Baker, R. L., Souza, R. B., Rauh, M. J., Fredericson, M., & Rosenthal, M. D. (2018). Differences in Knee and Hip Adduction and Hip Muscle Activation in Runners With and Without Iliotibial Band Syndrome. PM&R.
Références :
1. Baker RL, Fredericson M. Iliotibial band syndrome in runners: Biomechanical implications and exercise interventions. Phys Med Rehabil Clin N Am 2016;1:53-77.
2. Baker RL, Souza RB, Fredericson M. Iliotibial band syndrome: Soft tissue and biomechanical factors in evaluation and treatment. PM R 2011;6:550-561.
3. Taunton JE, Ryan MB, Clement DB, et al. A retrospective casecontrol analysis of 2002 running injuries. Br J Sports Med 2002;2: 95-101.
4. Orchard JW, Fricker PA, Abud AT, et al. Biomechanics of iliotibial band friction syndrome in runners. Am J Sports Med 1996;3:375- 379.
5. Fairclough J, Hayashi K, Toumi H, et al. The functional anatomy of the iliotibial band during flexion and extension of the knee: Implications for understanding iliotibial band syndrome. J Anat 2006; 3:309-316.
6. Fairclough J, Hayashi K, Toumi H, et al. Is iliotibial band syndrome really a friction syndrome? J Sci Med Sport 2007;2:74-76; discussion 77-78.
7. Renne JW. The iliotibial band friction syndrome. J Bone Joint Surg Am 1975;8:1110-1111.
8. Nordin M, Frankel VH. Basic Biomechanics of the Musculoskeletal System. 4th ed. Philadelphia, PA: Wolters Kluwer, 2012.
9. Hamill J, Miller R, Noehren B, et al. A prospective study of iliotibial band strain in runners. Clin Biomech (Bristol, Avon) 2008;8:1018- 1025.
10. Noehren B, Davis I, Hamill J. ASB clinical biomechanics award winner 2006 prospective study of the biomechanical factors associated with iliotibial band syndrome. Clin Biomech (Bristol, Avon) 2007;9:951-956.
11. Noehren B, Schmitz A, Hempel R, et al. Assessment of strength, flexibility, and running mechanics in men with iliotibial band syndrome. J Orthop Sports Phys Ther 2014;3:217-222.
12. Willson JD, Kernozek TW, Arndt RL, et al. Gluteal muscle activation during running in females with and without patellofemoral pain syndrome. Clin Biomech (Bristol, Avon) 2011;7:735- 740.
13. Willson JD, Petrowitz I, Butler RJ, et al. Male and female gluteal muscle activity and lower extremity kinematics during running. Clin Biomech (Bristol, Avon) 2012;10:1052-1057.
14. Souza RB, Powers CM. Differences in hip kinematics, muscle strength, and muscle activation between subjects with and without patellofemoral pain. J Orthop Sports Phys Ther 2009;1:12-19.
15. Fredericson M, Cookingham CL, Chaudhari AM, et al. Hip abductor weakness in distance runners with iliotibial band syndrome. Clin J Sport Med 2000;3:169-175.
16. Miller RH, Lowry JL, Meardon SA, et al. Lower extremity mechanics of iliotibial band syndrome during an exhaustive run. Gait Posture 2007;3:407-413.
17. Noble CA. The treatment of iliotibial band friction syndrome. Br J Sports Med 1979;2:51-54.
18. De Luca CJ, Kuznetsov M, Gilmore LD, et al. Inter-electrode spacing of surface EMG sensors: reduction of crosstalk contamination during voluntary contractions. J Biomech 2012; 3:555-561.
19. Distefano LJ, Blackburn JT, Marshall SW, et al. Gluteal muscle activation during common therapeutic exercises. J Orthop Sports Phys Ther 2009;7:532-540.
20. Lyons K, Perry J, Gronley JK, et al. Timing and relative intensity of hip extensor and abductor muscle action during level and stair ambulation. An EMG study. Phys Ther 1983;10:1597-1605.
21. Selkowitz DM, Beneck GJ, Powers CM. Which exercises target the gluteal muscles while minimizing activation of the tensor fascia lata? Electromyographic assessment using fine-wire electrodes. J Orthop Sports Phys Ther 2013;2:54-64.
22. Ireland ML, Willson JD, Ballantyne BT, et al. Hip strength in females with and without patellofemoral pain. J Orthop Sports Phys Ther 2003;11:671-676.
23. Winter DA. Biomechanics and Motor Control of Human Movement. 2nd ed. New York: John Wiley and Sons; 1990.
24. Winter DA. Energy generation and absorption at the ankle and knee during fast, natural, and slow cadences. Clin Orthop Relat Res 1983;175:147-154.
25. Winter DA. Moments of force and mechanical power in jogging. J Biomech 1983;1:91-97.
26. Ferber R, Davis IM, Williams DS 3rd. Gender differences in lower extremity mechanics during running. Clin Biomech (Bristol, Avon) 2003;4:350-357.
27. Fellin RE, Rose WC, Royer TD, et al. Comparison of methods for kinematic identification of footstrike and toe-off during overground and treadmill running. J Sci Med Sport 2010;6: 646-650.
Cependant, les coureuses évaluées dans une étude prospective menée également par Noehren et al [10] n'ont pas montré d'augmentation du pic d'adduction du genou.
La présente étude était mixte, et rapporta une adduction de genou supérieur de 5,22° de l’adduction au genou à 30 minutes chez les sujets ITBS (MDC 2,05°).
Il est possible que la durée de course utilisée dans cette étude permette de mettre en évidence un mécanisme compensatoire exacerbé lors d’une course prolongée.
De plus, en comparant deux études, Noehren et coll ont analysé 80% de la phase de d’appuis, alors que cette étude n’évaluait que la phase de décélération.
De même, Noehren et al [10] ont rapporté une augmentation de l’adduction de hanche chez les coureuses avec ITBS. Ces constatations n’ont pas été confirmées par la présente étude, bien que les données recueillies proviennent à la fois de coureurs masculins et féminins avec ITBS.
L'apparition et la durée de l'EMG peuvent constituer un facteur plus important que la moyenne EMG pour évaluer les facteurs contributifs de l'ITBS. Par exemple, Willson et al [12] ont rapporté que les EMG maximaux et moyens du GMED n'étaient pas différents chez les femmes avec et sans PFPS, mais que les coureurs non blessés activaient 24 millisecondes plus tôt et 42 millisecondes plus longtemps [12]. Bien que l'ITBS ait une étiologie différente de celle du PFPS, le possible composant d'activation musculaire peut être exprimé de la même manière que les facteurs de synchronisation. Par conséquent, pour comprendre pleinement la mesure et la signification de l'activation accrue du TFL chez les coureurs ITBS à 3 minutes, un ensemble plus large de mesures peut être utile, notamment la pré-activation, le début et la durée de la contraction.
Conclusion :
Les coureurs souffrant d’ITBS ont présenté une augmentation de l’adduction du genou à 30 minutes de course. Les auteurs spéculent que le coureur ITBS peut démontrer une compensation d'activation musculaire par une activation accrue du TFL à 3 minutes de course. Cependant, étant donné la faible différence d'activation par rapport au groupe témoin à 3 minutes et l'absence de différence à 30 minutes, des recherches supplémentaires sont nécessaires avant de tirer des conclusions sur l'importance du TFL chez les coureurs avec et sans ITBS.
Ces résultats soulignent la nécessité d'une meilleure compréhension de l'activation musculaire et des différences cinématiques, ainsi que de l'influence d'une course prolongée sur ces facteurs.
Article de reference:
Baker, R. L., Souza, R. B., Rauh, M. J., Fredericson, M., & Rosenthal, M. D. (2018). Differences in Knee and Hip Adduction and Hip Muscle Activation in Runners With and Without Iliotibial Band Syndrome. PM&R.
Références :
1. Baker RL, Fredericson M. Iliotibial band syndrome in runners: Biomechanical implications and exercise interventions. Phys Med Rehabil Clin N Am 2016;1:53-77.
2. Baker RL, Souza RB, Fredericson M. Iliotibial band syndrome: Soft tissue and biomechanical factors in evaluation and treatment. PM R 2011;6:550-561.
3. Taunton JE, Ryan MB, Clement DB, et al. A retrospective casecontrol analysis of 2002 running injuries. Br J Sports Med 2002;2: 95-101.
4. Orchard JW, Fricker PA, Abud AT, et al. Biomechanics of iliotibial band friction syndrome in runners. Am J Sports Med 1996;3:375- 379.
5. Fairclough J, Hayashi K, Toumi H, et al. The functional anatomy of the iliotibial band during flexion and extension of the knee: Implications for understanding iliotibial band syndrome. J Anat 2006; 3:309-316.
6. Fairclough J, Hayashi K, Toumi H, et al. Is iliotibial band syndrome really a friction syndrome? J Sci Med Sport 2007;2:74-76; discussion 77-78.
7. Renne JW. The iliotibial band friction syndrome. J Bone Joint Surg Am 1975;8:1110-1111.
8. Nordin M, Frankel VH. Basic Biomechanics of the Musculoskeletal System. 4th ed. Philadelphia, PA: Wolters Kluwer, 2012.
9. Hamill J, Miller R, Noehren B, et al. A prospective study of iliotibial band strain in runners. Clin Biomech (Bristol, Avon) 2008;8:1018- 1025.
10. Noehren B, Davis I, Hamill J. ASB clinical biomechanics award winner 2006 prospective study of the biomechanical factors associated with iliotibial band syndrome. Clin Biomech (Bristol, Avon) 2007;9:951-956.
11. Noehren B, Schmitz A, Hempel R, et al. Assessment of strength, flexibility, and running mechanics in men with iliotibial band syndrome. J Orthop Sports Phys Ther 2014;3:217-222.
12. Willson JD, Kernozek TW, Arndt RL, et al. Gluteal muscle activation during running in females with and without patellofemoral pain syndrome. Clin Biomech (Bristol, Avon) 2011;7:735- 740.
13. Willson JD, Petrowitz I, Butler RJ, et al. Male and female gluteal muscle activity and lower extremity kinematics during running. Clin Biomech (Bristol, Avon) 2012;10:1052-1057.
14. Souza RB, Powers CM. Differences in hip kinematics, muscle strength, and muscle activation between subjects with and without patellofemoral pain. J Orthop Sports Phys Ther 2009;1:12-19.
15. Fredericson M, Cookingham CL, Chaudhari AM, et al. Hip abductor weakness in distance runners with iliotibial band syndrome. Clin J Sport Med 2000;3:169-175.
16. Miller RH, Lowry JL, Meardon SA, et al. Lower extremity mechanics of iliotibial band syndrome during an exhaustive run. Gait Posture 2007;3:407-413.
17. Noble CA. The treatment of iliotibial band friction syndrome. Br J Sports Med 1979;2:51-54.
18. De Luca CJ, Kuznetsov M, Gilmore LD, et al. Inter-electrode spacing of surface EMG sensors: reduction of crosstalk contamination during voluntary contractions. J Biomech 2012; 3:555-561.
19. Distefano LJ, Blackburn JT, Marshall SW, et al. Gluteal muscle activation during common therapeutic exercises. J Orthop Sports Phys Ther 2009;7:532-540.
20. Lyons K, Perry J, Gronley JK, et al. Timing and relative intensity of hip extensor and abductor muscle action during level and stair ambulation. An EMG study. Phys Ther 1983;10:1597-1605.
21. Selkowitz DM, Beneck GJ, Powers CM. Which exercises target the gluteal muscles while minimizing activation of the tensor fascia lata? Electromyographic assessment using fine-wire electrodes. J Orthop Sports Phys Ther 2013;2:54-64.
22. Ireland ML, Willson JD, Ballantyne BT, et al. Hip strength in females with and without patellofemoral pain. J Orthop Sports Phys Ther 2003;11:671-676.
23. Winter DA. Biomechanics and Motor Control of Human Movement. 2nd ed. New York: John Wiley and Sons; 1990.
24. Winter DA. Energy generation and absorption at the ankle and knee during fast, natural, and slow cadences. Clin Orthop Relat Res 1983;175:147-154.
25. Winter DA. Moments of force and mechanical power in jogging. J Biomech 1983;1:91-97.
26. Ferber R, Davis IM, Williams DS 3rd. Gender differences in lower extremity mechanics during running. Clin Biomech (Bristol, Avon) 2003;4:350-357.
27. Fellin RE, Rose WC, Royer TD, et al. Comparison of methods for kinematic identification of footstrike and toe-off during overground and treadmill running. J Sci Med Sport 2010;6: 646-650.



 Différences dans l'adduction du genou et de la hanche et l'activation musculaire proximale chez les coureurs avec et sans syndrome de la bandelette ilio-tibiale
Différences dans l'adduction du genou et de la hanche et l'activation musculaire proximale chez les coureurs avec et sans syndrome de la bandelette ilio-tibiale





